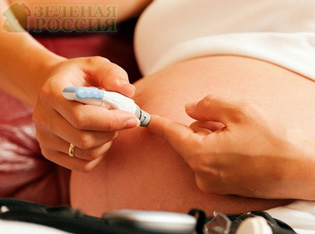
Виникає в період вагітності цукровий діабет в медицині називають гестаційним діабетом. Гестаційний діабет є однією з форм діабету, який відбувається в період вагітності, як правило, у другому її триместрі. Цей стан характеризується підвищеним рівнем глюкози в крові. Гестаційний діабет діагностують у 9,2% вагітних жінок в США.
Чем небезпечний гестаційний діабет? У новонароджених від хворих діабетом матерів в 5 разів частіше діагностують синдром респіраторного дистресу і вроджені аномалії (особливо, якщо гіперглікемія відзначалася в першому триместрі вагітності), підвищений ризик гіпоглікемії новонароджених, гипокальциемии і жовтяниці. У вагітних жінок з гестаційним діабетом частіше бувають прееклампсія, інфекційні захворювання, післяпологові кровотечі; їм частіше роблять кесарів розтин (внаслідок макросоміі плоду).
Необходімие лабораторні тести при гестаційному діабете
Тест з навантаженням глюкозою (рівень глюкози визначають через 1 год після прийому 50 г глюкози натще) повинен в плановому порядку проводитися у всіх жінок між 24-28 тижнями вагітності. При наявності симптомів діабету або якщо попередня вагітність супроводжувалася підвищенням рівня цукру, обстеження проводять раніше. При наявності факторів ризику розвитку гестаційного діабету (наприклад, виражене ожиріння або гестаційний діабет в анамнезі) цей тест проводять вже при першому відвідуванні лікаря. Якщо результат негативний, то повторний тест проводять на 24-28 тижні вагітності.
Еслі рівень глюкози в крові перевищує 140 мг / мл, то це вважається відхиленням від норми. Оскільки часто бувають хибно позитивні результати, при рівні глюкози в крові вище 130 мг / мл слід провести тест толерантності до глюкози після 3 год голодування.
Тест толерантності до глюкозе
Тест толерантності до глюкози необхідно провести при позитивному результаті попереднього тесту. Протягом 2 днів пацієнтка вживає їжу, яка містить як мінімум 150 г вуглеводів. Визначають рівень глюкози натще вранці. Потім вагітної пропонують прийняти 100 г глюкози у вигляді розчину і визначають рівень глюкози в крові через 1, 2 і 3 години. Якщо двічі результати тесту не відповідають нормі (натще: 35 глюкози в крові мг / дл, 1 годину: 180 глюкози в крові мг / дл; 2 години: 155 глюкози в крові мг / дл; 3:00: 140 глюкози в крові мг / дл ) необхідно лікування гестаційного діабету.
Правільная дієта для лікування гестаційного діабета
Правільная дієта є основою лікування гестаційного діабету. Калорійність їжі повинна становити 30-35 ккал / кг в день. Якщо пацієнтка має надлишкову масу тіла, то цей показник повинен бути знижений до 24 ккал / кг в день. Не слід вживати в їжу тістечка, цукерки та інші вуглеводи, які швидко засвоюються. Дієта повинна на 50-60% складатися з вуглеводів, на 20-25% з білків і на 20% з жирів; продукти повинні містити багато харчових волокон. Фізичні вправи підвищують ефективність дієтотерапії.
Акушерское спостереження жінок з гестаційним діабетом
Показано УЗД на ранніх термінах для встановлення терміну вагітності. Потім доцільно повторювати його кожні 2 тижні до 36 тижнів, потім - щотижня. Якщо лікар підозрює макросомію плода, проводять УЗД. Якщо маса новонародженої перевищує 4 кг, проводять кесарів розтин у відповідні срокі.
Показана самостійна перевірка вагітної рівня глюкози в крові 4 рази на день перед основними прийомами їжі і перед сном. При кожному відвідуванні лікаря слід проводити експрес-тест на рівень глюкози натще. Якщо рівень глюкози перевищує натщесерце 105 мг / дл (або 120-130 мг / дл після прийому їжі), вагітній показана госпіталізація для з'ясування ефективності дієтотерапії. Якщо рівень глюкози залишається високим (більше 110 мг / дл) призначають інсулінотерапію.
При її неефективності лікар може призначити глібенкламід, безпека застосування якого після першого триместру підтверджена. Однак, цей препарат не є стандартом лікування. Також необхідно щодня перевіряти наявність кетонурии, щоб бути впевненим щодо адекватності калорійності діети.
Амніоцентез дозволяє визначити зрілість легень плода перед кесаревим розтином. Це дуже важливо, оскільки у дітей матерів з гестаційним діабетом, як правило, затримується дозрівання легеневої ткані.
Новорожденние повинні перебувати під постійним наглядом щодо появи гіпоглікемії, що обумовлено високим рівнем інсуліну в крові.
Леченіе жінок з гестаційним діабетом після родов
Уже через 6 тижнів після пологів жінкам-діабетикам призначають тест толерантності до глюкози, причому призначають 75 г глюкози. Так визначають залишковий рівень порушення толерантності. Жінки з історією гестаційного діабету стикаються з підвищеним ризиком розвитку діабету 2 типу (на 35%) протягом багатьох років після пологів, але зміна способу життя або режиму лікування (метформіном) може мати захисний ефект в цій групі населення. 23.02.2015 р Програма з профілактики діабету (DPPOS) проаналізувала довгострокові показники метаболічного здоров'я 288 жінок, які мали в минулому діагноз гестаційного діабету та 1226 матерів, які не мали історію захворювання.
Женщіни приймали препарат метформін; зміна способу життя було спрямоване на зниження маси тіла на 7% і виконання помірних кардіо- вправ протягом 150 хв на тиждень. Протягом 6 років дослідження DPPOS 2 рази на рік у жінок вимірювали рівні глюкози в крові. Довгострокові наслідки для здоров'я учасниць програми з профілактики діабету оцінювали ще протягом 4 років після закінчення дослідження (всього - 10 років).
Женщіни з історією гестаційного діабету, приймали препарат метформін або сильно змінили свій спосіб життя, були менш схильні до розвитку цукрового діабету 2 типу. Одержували плацебо жінки з гестаційним діабетом в анамнезі мали на 48% вищий ризик розвитку діабету в порівнянні з жінками, у яких ніколи не було діагностовано цей стан.
У жінок з гестаційним діабетом в минулому, які сильно змінили свій спосіб життя, було відзначено зниження ризику розвитку діабету 2 типу на 35,2%. У приймали метформін жінок ризик розвитку діабету 2 типу знизився на 40,4%. Таким чином, застосування метформіну і зміна способу життя дуже ефективно в уповільненні прогресування діабету 2 типу як в короткостроковій, так і в довгостроковій перспективі.




 Виникає в період вагітності цукровий діабет в медицині називають гестаційним діабетом. Гестаційний діабет є однією з форм діабету, який відбувається в період вагітності, як правило, у другому її триместрі. Цей стан характеризується підвищеним рівнем глюкози в крові. Гестаційний діабет діагностують у 9,2% вагітних жінок в США.
Виникає в період вагітності цукровий діабет в медицині називають гестаційним діабетом. Гестаційний діабет є однією з форм діабету, який відбувається в період вагітності, як правило, у другому її триместрі. Цей стан характеризується підвищеним рівнем глюкози в крові. Гестаційний діабет діагностують у 9,2% вагітних жінок в США.



 Ошибка многих заключается в том, что они пытаются лечить икоту, тогда как нужно искать и устранять причину икоты, которая является всего ...
Ошибка многих заключается в том, что они пытаются лечить икоту, тогда как нужно искать и устранять причину икоты, которая является всего ... Согласно Книге рекордов Гиннеса самые длинные ногти принадлежат Ли Редмонд. Женщине 70 лет и живет она в Солт Лейк Сити. Обладательница ...
Согласно Книге рекордов Гиннеса самые длинные ногти принадлежат Ли Редмонд. Женщине 70 лет и живет она в Солт Лейк Сити. Обладательница ... Антибиотики покрываются пылью. По мнению экспертов ВОЗ, в течение 6 лет 85% действующих антибиотиков перестанут быть эффективными по ...
Антибиотики покрываются пылью. По мнению экспертов ВОЗ, в течение 6 лет 85% действующих антибиотиков перестанут быть эффективными по ...